- ncbi.nlm.nih.gov - Myasthenia Gravis, Beloor Suresh A, Asuncion RMD.
- ncbi.nlm.nih.gov - Myasthenia Gravis: A Review, Annapurni Jayam Trouth, Alok Dabi, Noha Solieman, Mohankumar Kurukumbi, and Janaki Kalyanam
- mayoclinic.org - Μυασθένεια Gravis
- my.clevelandclinic.org - Μυασθένεια Gravis (MG)- Cleveland Clinic
- solen.sk - Η ΜΥΑΣΘΕΝΙΑ ΓΚΡΑΒΙΣ ΣΤΗΝ ΠΕΡΙΒΑΛΛΟΝΤΙΚΗ ΠΡΑΚΤΙΚΗ, Peter Špalek, Κέντρο Νευρομυϊκών Παθήσεων, Νευρολογική Κλινική SZU, FNsP Bratislava - Ružinov
- solen.cz - Myasthenia gravis, MUDr. Jiří Pitiha, Κέντρο Μυασθένειας Gravis, Νευρολογική Κλινική της 1ης Ιατρικής Σχολής του Πανεπιστημίου Charles στην Πράγα, Κέντρο Κλινικών Νευροεπιστημών, Νευρολογικό Τμήμα KZ a.s. - Nemocnice Teplice o. z., Teplice
Gravis μυασθένεια: Τι είναι και ποια είναι τα συμπτώματά της + Αιτίες

Η μυασθένεια gravis είναι μια σχετικά σπάνια αυτοάνοση ασθένεια που επηρεάζει τη νευρομυϊκή σύνδεση. Εκδηλώνεται ως κυμαινόμενη μυϊκή αδυναμία, η οποία μπορεί να επηρεάσει, μεταξύ άλλων, σημαντικούς αναπνευστικούς μύες. Μπορεί να οδηγήσει σε μια λεγόμενη μυασθενική κρίση, μια επείγουσα και απειλητική για τη ζωή κατάσταση.
Τα πιο συνηθισμένα συμπτώματα
- Δυσφορία
- Διαταραχές του λόγου
- Βραχνάδα
- Πνευματικότητα
- Διπλή όραση
- Άμυνα
- Πτώση των βλεφάρων
- Διαταραχές κατάποσης
- Μυϊκή αδυναμία
- Κόπωση
- Εμετός
Χαρακτηριστικά
Η επίπτωσή της είναι 200 περιπτώσεις ανά 100.000 κατοίκους, γεγονός που την καθιστά σπάνια νόσο. Ωστόσο, οι περισσότεροι γιατροί θα τη συναντήσουν στην πρακτική τους.
Η νόσος προσβάλλει συχνότερα νεαρές γυναίκες ή ηλικιωμένους άνδρες.
Η παιδική ΜΓ είναι σχετικά σπάνια στον δυτικό κόσμο και εμφανίζεται κυρίως στις ασιατικές χώρες, όπου περίπου το 50% των ασθενών είναι κάτω των 15 ετών.
Οι τυπικές εκδηλώσεις της περιλαμβάνουν κυμαινόμενη μυϊκή αδυναμία, η οποία είναι εντονότερη το απόγευμα και μετά από άσκηση. Αντίθετα, τα συμπτώματα απουσιάζουν το πρωί και μετά από ανάπαυση.
Προσβάλλει συνήθως τους μύες των ματιών, του αυχένα και των άκρων.
Στα παιδιά, εκδηλώνεται κυρίως με συμπτώματα αδυναμίας των εξωφθαλμικών μυών.
Προκαλεί
Ο νευρομυϊκός δίσκος είναι το σημείο όπου οι νευρικές απολήξεις συνδέονται με τις μυϊκές ίνες. Αυτή η σύνδεση εξασφαλίζει τη μετάδοση των ηλεκτρικών ερεθισμάτων από τα νεύρα στους μυς.
Η σύνδεση των νεύρων μεταξύ τους ή των νεύρων με τους μυς ονομάζεται σύναψη. Ένα ειδικό είδος σύναψης είναι επίσης ένας νευρομυϊκός δίσκος.
Μια ειδική χημική ουσία που ονομάζεται ακετυλοχολίνη εκκρίνεται από το νεύρο στο διάκενο μεταξύ του νεύρου και του μυός. Η ακετυλοχολίνη συνδέεται με τους υποδοχείς της στη μυϊκή ίνα και ξεκινά έναν καταρράκτη χημικών αντιδράσεων που οδηγούν στη μυϊκή συστολή.
Με αυτόν τον τρόπο ελέγχονται όλες οι κινήσεις στο σώμα μας.
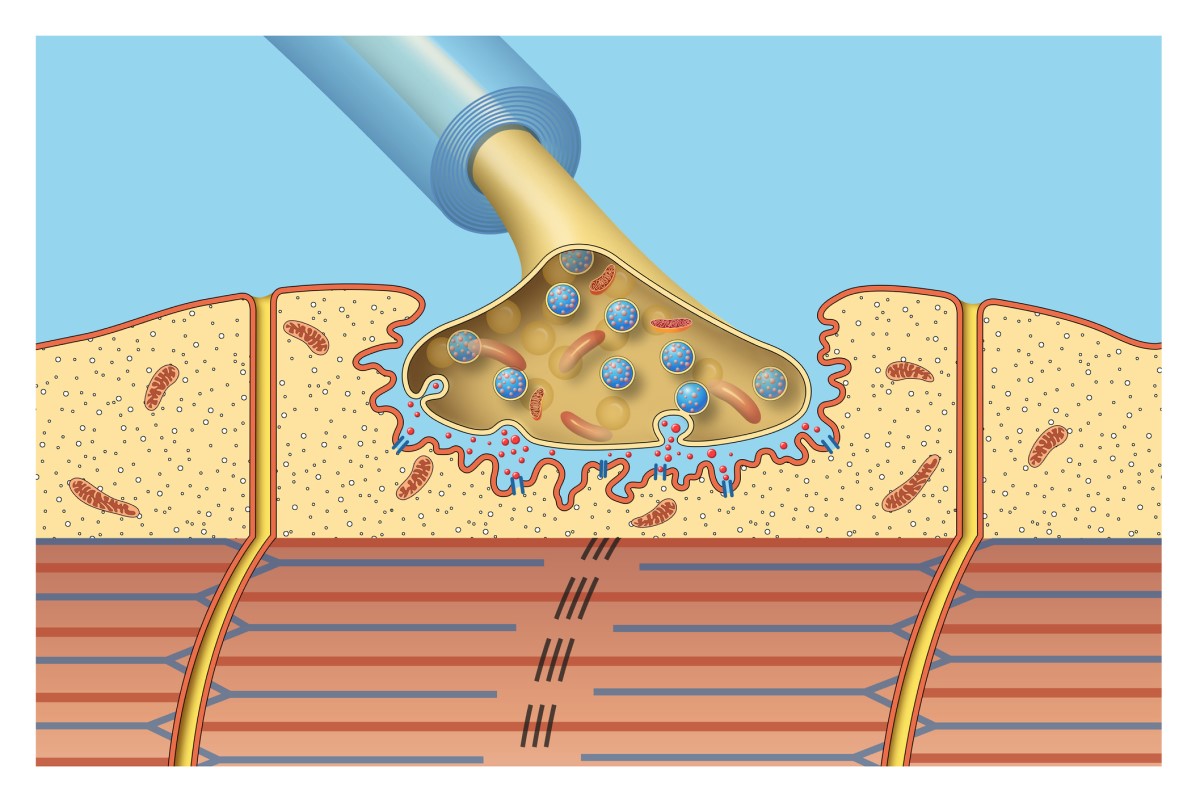
Στη μυασθένεια gravis, παράγονται αυτοαντισώματα, ή ανοσολογικά αντισώματα, κατά των ιστών του ίδιου του σώματος.
Αυτά τα αυτοαντισώματα καταλαμβάνουν έως και δύο γειτονικούς υποδοχείς ακετυλοχολίνης, μειώνοντας την ικανότητα και το λειτουργικό απόθεμα για επαρκή νευρομυϊκή μετάδοση.
Επιπλέον, ενεργοποιούνται ανοσολογικές διεργασίες, που οδηγούν στην καταστροφή της μετασυναπτικής μεμβράνης στο μυ. Αυτό αχρηστεύει πλήρως τη διαδικασία νευρομυϊκής μετάδοσης.
Αυτό σημαίνει ότι οι πληροφορίες για την κίνηση μεταδίδονται σωστά από τα νεύρα, αλλά δεν φτάνουν πλέον στους μύες. Επομένως, η κίνηση τελικά δεν πραγματοποιείται.
Περίπου το 80% των ατόμων με MG είναι θετικά στην παρουσία αυτών των ειδικών αυτοαντισωμάτων.
Στα νεαρά άτομα που νοσούν πριν από την ηλικία των 45 ετών, ο θύμος παίζει σημαντικό ρόλο στην ανάπτυξη της MG.
Ο θύμος αδένας (γνωστός και ως βρεφικός αδένας) είναι το πρωταρχικό ανοσοποιητικό όργανο στο οποίο σχηματίζονται τα Τ-λεμφοκύτταρα στην παιδική ηλικία. Βρίσκεται στο θώρακα και το μέγεθός του μεταβάλλεται με την ηλικία.
Στα παιδιά, είναι ο μεγαλύτερος και φτάνει σε μέγεθος που εκτείνεται από τον θυρεοειδή αδένα μέχρι την καρδιά. Συρρικνώνεται με την ηλικία και μετατρέπεται σε λιπώδη ιστό. Στην ενήλικη ζωή, είναι μικρός. Βρίσκεται πίσω από το στέρνο και έχει ακανόνιστο σχήμα.
Σε ορισμένα άτομα μπορεί να εμφανιστεί υπερπλασία του θύμου, δηλαδή αύξηση των κυττάρων του και μεγέθυνσή του.
Στην επιφάνεια αυτών των λεγόμενων μυοειδών κυττάρων υπάρχουν πρωτεΐνες παρόμοιες με τον υποδοχέα της ακεταλχολίνης (AChR). Αυτές αναγνωρίζονται από τα Τ-λεμφοκύτταρα ως ξένες και εξαπολύεται αυτοάνοση επίθεση εναντίον τους.
Αυτό οδηγεί σε αυτοάνοση φλεγμονή με ενεργοποίηση τόσο των Τ-λεμφοκυττάρων όσο και των Β-λεμφοκυττάρων και παραγωγή αυτοαντισωμάτων.
Επιπλέον, στο μυ βρίσκονται και άλλες πρωτεΐνες, όπως η δομική πρωτεΐνη "μυϊκή ειδική κινάση τυροσίνης" (MuSK).
Αντισώματα έναντι αυτής της πρωτεΐνης και ορισμένων άλλων δομών στη μετασυναπτική μεμβράνη έχουν επίσης βρεθεί σε ορισμένους ασθενείς με μυασθένεια gravis.
Η MuSK στη μυασθένεια gravis έχει κλινικά χαρακτηριστικά που διαφέρουν αρκετά από τη μυασθένεια gravis με άλλα αυτοαντισώματα. Είναι πιο συχνή στις γυναίκες. Εξαιρεί σχετικά τους εξωφθαλμικούς μύες και προσβάλλει συνήθως τους βολβικούς μύες, τους μύες του προσώπου και του λαιμού.
Η μυασθενική κρίση είναι επίσης συχνή στην MuSK MG.
Περίπου το 13% των ασθενών έχουν μυασθένεια που σχετίζεται με μια εν εξελίξει κακοήθεια. Τότε, η μυασθένεια αναφέρεται ως παρανεοπλασματική. Συνηθέστερα, πρόκειται για θύμωμα, το οποίο είναι ένας καλοήθης όγκος του θύμου.
Η μυασθένεια είναι αυτοάνοσο νόσημα. Ως εκ τούτου, εμφανίζεται συχνά σε συνδυασμό με άλλα αυτοάνοσα νοσήματα, όπως η αυτοάνοση θυρεοειδίτιδα.
Ταξινόμηση της βαριάς μυασθένειας
Ανάλογα με τον τύπο των κλινικών συμπτωμάτων και τον τύπο των αυτοαντισωμάτων, η MG μπορεί να ταξινομηθεί σε διάφορες υποομάδες.
Κάθε ομάδα ανταποκρίνεται διαφορετικά στη θεραπεία και, ως εκ τούτου, έχει διαφορετική πρόγνωση:
- MG με πρώιμη έναρξη - Η ηλικία κατά την έναρξη των συμπτωμάτων είναι μικρότερη από 50 έτη, σχετιζόμενη με υπερπλασία του θυμικού.
- MG με όψιμη έναρξη - Η ηλικία κατά την έναρξη των συμπτωμάτων είναι μεγαλύτερη από 50 έτη και σχετίζεται με ατροφία (συρρίκνωση) του θύμου.
- MG που σχετίζεται με θύμωμα
- MG με αντισώματα anti-MuSK
- Οφθαλμική MG - Συμπτώματα μόνο από τους οφθαλμοκινητικούς μύες
- MG χωρίς ανιχνεύσιμα αντισώματα κατά AChR και MuSK
Συμπτώματα
Συνήθως, προσβάλλονται πολλές μυϊκές ομάδες. Η μονοεστιακή συμμετοχή (συμμετοχή μόνο μιας μυϊκής ομάδας, για παράδειγμα μόνο των μυών του ματιού) δεν είναι ασυνήθιστη.
Τα πιο συνηθισμένα συμπτώματα περιλαμβάνουν τα εξής:
Εξωφθαλμική μυϊκή αδυναμία
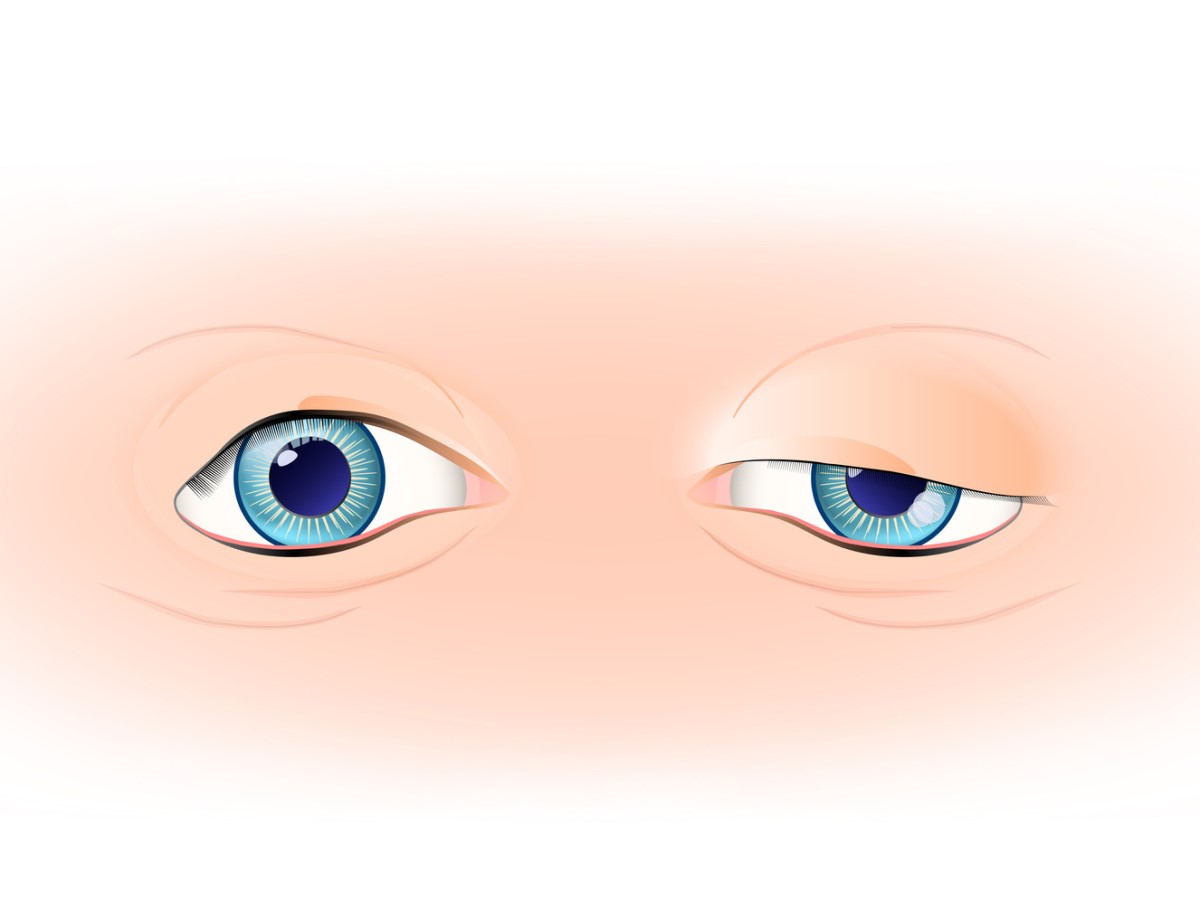
Στο 85% περίπου των ασθενών, αυτό είναι το αρχικό σύμπτωμα που σηματοδοτεί τη μυασθένεια gravis. Οι ασθενείς υποφέρουν από διπλωπία (διπλωπία), πτώση του άνω βλεφάρου (πτώσεις ) ή συνδυασμό και των δύο.
Αυτά τα συμπτώματα μπορεί να εξελιχθούν σε "γενικευμένη ΜΓ", η οποία περιλαμβάνει ήδη τους βολβικούς, αξονικούς και τους μύες των άκρων. Οι μισοί ασθενείς αναπτύσσουν αυτή τη μορφή μέσα σε δύο χρόνια.
Αδυναμία των βολβικών μυών
Πρόκειται για συμπτώματα όπως δυσκολία στη μάσηση στερεών τροφών ή συχνή φίμωση και πνιγμό. Υπάρχει επίσης δυσκολία στην κατάποση, βραχνάδα και κακή άρθρωση κατά την ομιλία.
Η μειωμένη κινητικότητα των μυών του προσώπου προκαλεί ανέκφραστο πρόσωπο, χωρίς εκφράσεις. Η μειωμένη κινητικότητα των μυών του αυχένα προκαλεί σύνδρομο πτώσης της κεφαλής.
Αδυναμία των άκρων
Η αδυναμία επηρεάζει διάφορες ομάδες των λεγόμενων εγγύς μυών (μύες πιο κοντά στη μέση του σώματος), όπως οι ώμοι και οι μηροί. Τα άνω άκρα επηρεάζονται πιο σοβαρά από τα κάτω άκρα.
Μυασθενική κρίση
Η μυασθενική κρίση είναι το πιο σοβαρό σύμπτωμα αυτής της νόσου.
Πρόκειται για διαταραχή της κινητικότητας των μεσοπλεύριων μυών και του διαφράγματος.
Αυτοί οι μύες βοηθούν στη διαστολή των πνευμόνων κατά την εισπνοή. Εάν παραμείνουν ακίνητοι, οι πνεύμονες δεν διαστέλλονται και ο ασθενής δεν μπορεί να αναπνεύσει.
Πρόκειται για μια απειλητική για τη ζωή κατάσταση. Ένας ασθενής σε μυασθενική κρίση πρέπει να εισαχθεί στη μονάδα εντατικής θεραπείας με την ανάγκη τεχνητού πνευμονικού αερισμού.
Διαγνωστικά στοιχεία
Νευρολογική εξέταση
Ορισμένες φορές η νευρολογική εξέταση της μυϊκής δύναμης μπορεί να μην αποκαλύψει κάποια διαταραχή. Αυτό οφείλεται στη διακυμαινόμενη φύση της νόσου.
Σε τέτοιες περιπτώσεις, επαναλαμβανόμενες ή συνεχείς μυϊκές συσπάσεις μπορεί να καταδείξουν αδυναμία. Για παράδειγμα, το κοίταγμα προς τα πάνω για τουλάχιστον 1 λεπτό θα αναδείξει την πτώσεις του άνω βλεφάρου, δηλαδή την πτώση του προς τα κάτω.
Βελτίωση επέρχεται μετά από μια περίοδο ανάπαυσης ή μετά από εφαρμογή πάγου, που αναφέρεται επίσης ως δοκιμή με παγοκύστη, στην προσβεβλημένη μυϊκή ομάδα.
Στο ιατρικό ιστορικό, ο γιατρός ρωτά για την ύπαρξη κάποιας μολυσματικής νόσου, το άγχος, την αυξημένη κόπωση ή τη λήψη ορισμένων φαρμάκων. Όλοι αυτοί οι παράγοντες μπορεί να αποτελέσουν έναυσμα για τη μυασθένεια gravis ή μπορεί να επιδεινώσουν τα προηγουμένως μόνο ήπια συμπτώματα.
Ορολογικές εξετάσεις
Η ορολογική εξέταση για την παρουσία αυτοαντισωμάτων έναντι του υποδοχέα της ακετυλοχολίνης (Anti-AChR) είναι μια πολύ ειδική εξέταση που ουσιαστικά επιβεβαιώνει τη διάγνωση σε ασθενείς με κλασικά κλινικά ευρήματα.
Είναι θετική στα τέσσερα πέμπτα των περιπτώσεων σε ασθενείς με γενικευμένη MG, αλλά μόνο στους μισούς ασθενείς με την αμιγώς οφθαλμική μορφή της MG.
Οι υπόλοιποι ασθενείς, περίπου 5-10%, έχουν θετικά αντισώματα antiMuSK.
Μόνο σπάνια υπάρχουν αντισώματα antiAChR και antiMuSK στον ίδιο ασθενή.
Ορισμένοι ασθενείς δεν είναι θετικοί για κανένα από αυτά τα αντισώματα. Σε αυτούς τους ασθενείς μπορεί να εξεταστούν άλλοι τύποι αντισωμάτων, πράγμα σχετικά σπανιότερο. Ένα ορισμένο ποσοστό παραμένει χωρίς ανίχνευση συγκεκριμένου αντισώματος. Αυτοί οι ασθενείς έχουν τη λεγόμενη οροαρνητική MG.
Ηλεκτροφυσιολογικές εξετάσεις
Η εξέταση αυτή είναι πιο ωφέλιμη σε ασθενείς που είναι οροαρνητικοί στις εξετάσεις αντισωμάτων.
Οι πιο συχνά χρησιμοποιούμενες δοκιμασίες για τον προσδιορισμό της MG είναι η δοκιμασία επαναλαμβανόμενης νευρικής διέγερσης και η ηλεκτρομυογραφία μονής ίνας (SFEMG). Και οι δύο δοκιμασίες αξιολογούν την καθυστέρηση αγωγής στο νευρομυϊκό δίσκο.
Η δοκιμασία επαναλαμβανόμενης νευρικής διέγερσης βασίζεται στην αρχή ότι η επαναλαμβανόμενη νευρική διέγερση εξαντλεί την ακετυλοχολίνη στο νευρομυϊκό δίσκο. Αυτό μειώνει σταδιακά τη δυνατότητα διάδοσης ηλεκτρικών ώσεων. Μια μείωση τουλάχιστον κατά 10% αποτελεί διαγνωστικό σημείο της MG.
Δοκιμασία εδροφωνίου
Το εδροφόνιο είναι ένας βραχείας δράσης αναστολέας της ακετυλοχολινεστεράσης. Η ακετυλοχολινεστεράση είναι ένα ένζυμο που διασπά την ακετυλοχολίνη. Η χορήγηση εδροφωνίου θα αυξήσει βραχυπρόθεσμα τη διαθεσιμότητα της ακετυλοχολίνης στον νευρομυϊκό δίσκο.
Η εξέταση αυτή είναι ιδιαίτερα χρήσιμη στην οφθαλμική μορφή της MG, όπου δεν είναι δυνατή η ηλεκτροφυσιολογική εξέταση. Θετικό αποτέλεσμα λαμβάνεται εάν ο ασθενής παρουσιάζει βελτίωση των συμπτωμάτων, π.χ. πτώσεις (πτώση των βλεφάρων) ή διπλωπία.
Δοκιμή με παγοκύστη
Εάν αντενδείκνυται η δοκιμασία με εδροφόνιο, μπορεί να πραγματοποιηθεί δοκιμασία με παγοκύστη. Μια παγοκύστη εφαρμόζεται στο μάτι για δύο έως πέντε λεπτά. Στη συνέχεια αξιολογείται τυχόν βελτίωση της πτωσης.
Ωστόσο, η δοκιμασία αυτή δεν είναι κατάλληλη για την αξιολόγηση των εξωφθαλμικών μυών, δηλαδή στη διπλωπία.
Μέθοδοι απεικόνισης
Για την αξιολόγηση του θυμώματος πραγματοποιείται υπολογιστική τομογραφία (CT) ή μαγνητική τομογραφία (MRI) του θώρακα.
Εάν πρόκειται για καθαρά οφθαλμική μορφή ΜΓ, μπορεί να πραγματοποιηθεί μαγνητική τομογραφία του οφθαλμικού κόγχου και του εγκεφάλου για να αποκλειστούν τυχόν τοπικές αλλοιώσεις.
Άλλες εργαστηριακές εξετάσεις που συνιστώνται περιλαμβάνουν αντιπυρηνικά αντισώματα (ANA) έναντι του ρευματοειδούς παράγοντα (RF) και βασικές εξετάσεις θυρεοειδικής λειτουργίας. Μαζί με τη MG μπορεί να υπάρχουν και άλλα αυτοάνοσα νοσήματα.
Η διαφορική διάγνωση της μυασθένειας gravis περιλαμβάνει
- Το σύνδρομο Lambert-Eaton χαρακτηρίζεται επίσης από κυμαινόμενη αδυναμία, η οποία όμως βελτιώνεται με την άσκηση. Αυτό το διακρίνει από τη MG.
Η νόσος προκαλείται συνήθως από πρωτοπαθή κακοήθεια, συνηθέστερα από μικροκυτταρικό καρκίνωμα του πνεύμονα.
- Η θρόμβωση του σπηλαιώδους κόλπου μπορεί να παρουσιαστεί με επίμονες οφθαλμικές διαταραχές, όπως φωτοφοβία (δυσανεξία στο φως), χημειοποίηση (οίδημα και πρήξιμο του επιπεφυκότα) και πονοκέφαλο.
Συνήθως έχει αιφνίδια έναρξη.
- Τα γλοιώματα του εγκεφαλικού στελέχους είναι κακοήθεις όγκοι. Παρουσιάζονται με βολβικά συμπτώματα (δυσκολία στην κατάποση, στην ομιλία κ.λπ.), αδυναμία, μούδιασμα, προβλήματα ισορροπίας και επιληπτικές κρίσεις. Τα συμπτώματα είναι μόνιμα και όχι κυμαινόμενα όπως στην MG.
Συνήθως παρουσιάζουν επίσης πονοκεφάλους και συμπτώματα αυξημένης ενδοκρανιακής πίεσης, π.χ. εμετό.
- Η σκλήρυνση κατά πλά κας μπορεί να παρουσιαστεί με οποιοδήποτε νευρολογικό σύμπτωμα. Μπορεί να παρουσιάζει διακυμάνσεις ή να επιμένει για ώρες, ημέρες ή εβδομάδες.
Εκδηλώνεται ως αδυναμία, αισθητηριακό έλλειμμα, διαταραχές της σκέψης και της συμπεριφοράς. Η αδυναμία μπορεί να είναι μονόπλευρη ή αμφοτερόπλευρη.
- Η βοτανοπάθεια εκδηλώνεται πολύ παρόμοια με την οφθαλμική μορφή της MG, με πτώσεις, διπλωπία, προοδευτική αδυναμία και ανωμαλίες της κόρης.
Συνοδεύεται επίσης από συστηματικά συμπτώματα. Το ιστορικό κατάποσης μελιού ή μολυσμένων τροφίμων από τον ασθενή είναι σημαντικό.
- Οι ασθένειες που μεταδίδονται από τσιμπούρια εκδηλώνονται με παράλυση των άκρων με ανιούσα κλίση, αναπνευστική δυσχέρεια και μειωμένα αντανακλαστικά που προκαλούνται από νευροτοξίνες από το σάλιο των κροτώνων.
- Η πολυμυοσίτιδα και η δερματομυοσίτιδα είναι ασθένειες που προκαλούν αδυναμία των εγγύς μυών, παρόμοια με τη Μ.Γ. Συνήθως επίσης συνδέονται με πόνο σε αυτές τις μυϊκές ομάδες.
Πρόκειται για φλεγμονή του ίδιου του μυός.
- Η οφθαλμοπάθεια του Graves εκδηλώνεται με σύσφιξη των βλεφάρων. Τα συμπτώματα προκαλούνται από αυτοαντισώματα που στρέφονται κατά των δομών του οφθαλμού.
Μάθημα
Μπορεί να επιδεινωθούν λόγω προηγούμενων λοιμώξεων, σωματικής άσκησης, ψυχικού στρες και εξάντλησης. Βελτιώνονται μετά από ανάπαυση και ύπνο. Μια τέτοια κυμαινόμενη πορεία είναι χαρακτηριστική της νόσου.
Η πλειονότητα των ασθενών με MG έχουν σχεδόν φυσιολογικό προσδόκιμο ζωής με την τρέχουσα θεραπεία. Πριν από πενήντα χρόνια, το ποσοστό θνησιμότητας στη μυασθενική κρίση ήταν περίπου 50-80%. Τώρα έχει μειωθεί σημαντικά στο 4,47%.
Διάφορα κλινικά, εργαστηριακά και απεικονιστικά ευρήματα έχουν επίσης προγνωστική σημασία στην MG.
Για παράδειγμα, ο κίνδυνος δευτερογενούς γενίκευσης αυξάνεται με την προχωρημένη ηλικία έναρξης, τους υψηλούς τίτλους αντισωμάτων του υποδοχέα της ακετυλοχολίνης (AChR) και την παρουσία θυμώματος.
Η παρουσία συνδυασμού τόσο της πτώσεις όσο και της διπλωπίας κατά την έναρξη της νόσου έχει μεγαλύτερη πιθανότητα δευτερογενούς γενίκευσης σε σύγκριση με την πτώσεις ή τη διπλωπία μόνο.
Η έγκαιρη θεραπεία με ανοσοκατασταλτικά φάρμακα όπως τα κορτικοστεροειδή και η αζαθειοπρίνη μειώνει σημαντικά τον κίνδυνο δευτερογενούς γενίκευσης της νόσου.
Πώς αντιμετωπίζεται: τίτλος Μυασθένεια gravis
Θεραπεία της μυασθένειας gravis: φάρμακα και άλλα μέτρα
ΠερισσοτεραΜυασθένεια gravis αντιμετωπίζεται με
Άλλα ονόματα
endiaferoyses-phges